جراحی لامینکتومی، یکی از روشهای موثر و پرکاربرد در درمان مشکلات مختلف ستون فقرات، از جمله تنگی کانال نخاعی، فتق دیسک و فشار بر ریشههای عصبی است. این جراحی با افزایش فضای کانال نخاعی، فشار وارد بر ساختارهای عصبی را کاهش داده و نقش مهمی در بهبود کیفیت زندگی بیماران ایفا میکند. در سالهای اخیر، پیشرفتهای قابلتوجهی در تکنیکها و ابزارهای مورد استفاده در جراحی لامینکتومی بدست آمدهاند؛ پیشرفتهایی که دقت جراحی را بالا برده، احتمال بروز عوارض جانبی را کاهش داده و روند بهبودی بیماران را سریعتر کردهاند. دکتر محمد صمدیان، جراح شناختهشده در حوزه ستون فقرات، با بهرهگیری از روشهای نوین و تخصصی، تاکنون بیماران زیادی را با موفقیت تحت عمل لامینکتومی قرار داده و نتایج درمانی چشمگیری به دست آوردهاند. اگر میخواهید با جراحی لامینکتومی و انواع روشهای آن بیشتر آشنا شوید، تا پایان این مقاله همراه ما باشید.

جراحی لامینکتومی ستون فقرات چیست؟
زمانی که فضای درون کانال نخاعی به دلایل مختلفی تنگ میشود و اعصاب تحت فشار قرار میگیرند، یکی از گزینههای درمانی موثر، جراحی لامینکتومی است. در این روش، بخشی از استخوان پشتی مهرهها که به آن لامینا گفته میشود و نقش حفاظتی برای نخاع دارد، برداشته میشود. این اقدام باعث گسترش فضای کانال نخاعی شده و فشار وارد بر نخاع یا ریشههای عصبی را کاهش میدهد. این جراحی زمانی توصیه میشود که اختلالات ساختاری در ستون فقرات باعث فشار مداوم بر اعصاب شده باشند؛ شرایطی که میتواند با علائمی مانند درد تیرکشنده، محدودیت حرکتی یا کاهش کنترل عضلات همراه باشد. لامینکتومی با برداشتن فشار از روی نخاع و اعصاب اطراف، به بازگرداندن عملکرد طبیعی سیستم عصبی کمک میکند و در موارد پیشرفته، میتواند مانع پیشرفت آسیبهای عصبی دائمی شود. این روش زمانی مطرح میشود که درمانهای دارویی، فیزیوتراپی یا تزریقات کمکی، نتوانند علائم بیمار را کنترل کنند.
در چه مواقعی جراحی لامینکتومی انجام میشود؟
جراحی لامینکتومی زمانی انجام میشود که فشار قابلتوجهی بر نخاع یا ریشههای عصبی ستون فقرات وارد شده باشد و این فشار باعث ایجاد مشکلات جدی و دردناک شده باشد. در این شرایط، پس از بررسی دقیق نتایج تصویربرداری مانند امآرآی و انجام آزمایشهای مرتبط، پزشک متخصص تصمیم به انجام جراحی میگیرد. مهمترین مواردی که جراحی لامینکتومی در آنها توصیه میشود عبارتاند از:
- تنگی کانال نخاعی (Spinal Stenosis): زمانی که فضای کانال نخاعی به دلیل ضخیم شدن استخوانها، لیگامانها یا دیسکها باریک میشود و فشار مضاعفی روی نخاع و اعصاب ایجاد میکند.
- فتق دیسک (Herniated Disc): وقتی دیسک بین مهرهای از جای طبیعی خود خارج شده و روی ریشههای عصبی فشار میآورد، باعث درد شدید و اختلال در عملکرد عصبی میشود.
- تومورها یا کیستهای ستون فقرات: در مواردی که وجود تومور یا کیست باعث فشار روی نخاع شده و نیاز به برداشتن آن باشد.
- آسیبهای تروماتیک ستون فقرات: شکستگی یا صدماتی که باعث فشرده شدن نخاع یا اعصاب شدهاند.
- بیماریهای دژنراتیو ستون فقرات: مانند آرتروز شدید مهرهها که فضای کانال نخاعی را کاهش داده و به اعصاب فشار وارد میکند.
- اختلالات حرکتی یا حسی: زمانی که بیمار دچار ضعف عضلانی، بیحسی یا مشکلات تعادلی شده و درمانهای غیرجراحی موثر نبودهاند.
در مورد آرتروز ستون فقرات بیشتر بخوانید.
موارد منع انجام جراحی لامینکتومی
جراحی لامینکتومی برای همه بیماران مناسب نیست و قبل از تصمیمگیری، معاینه دقیق توسط پزشک متخصص ضروری است. در بعضی از شرایط، انجام این جراحی ممکن است خطرناک باشد و پزشک به دلیل احتمال بروز عوارض جدی، از انجام آن خودداری کند. در ادامه مواردی که جراحی لامینکتومی در آنها منع میشود را نام بردهایم :
- خانمهای باردار
- بیماران مبتلا به بیماریهای قلبی یا نارسایی قلبی
- افرادی که دچار نارسایی تنفسی هستند
- بیمارانی که به علت مشکلات عصبی شدید، اختلالات حسی دارند
- پوکی استخوان شدید
- اختلالات انعقاد خون
- وجود بیماری التهابی فعال، حتی سرماخوردگی شدید
- عدم تحمل یا حساسیت به مواد بیهوشی
- نارسایی شدید کلیه یا کبد
در مورد دلایل ایجاد تنگی کانال نخاعی بیشتر بخوانید.
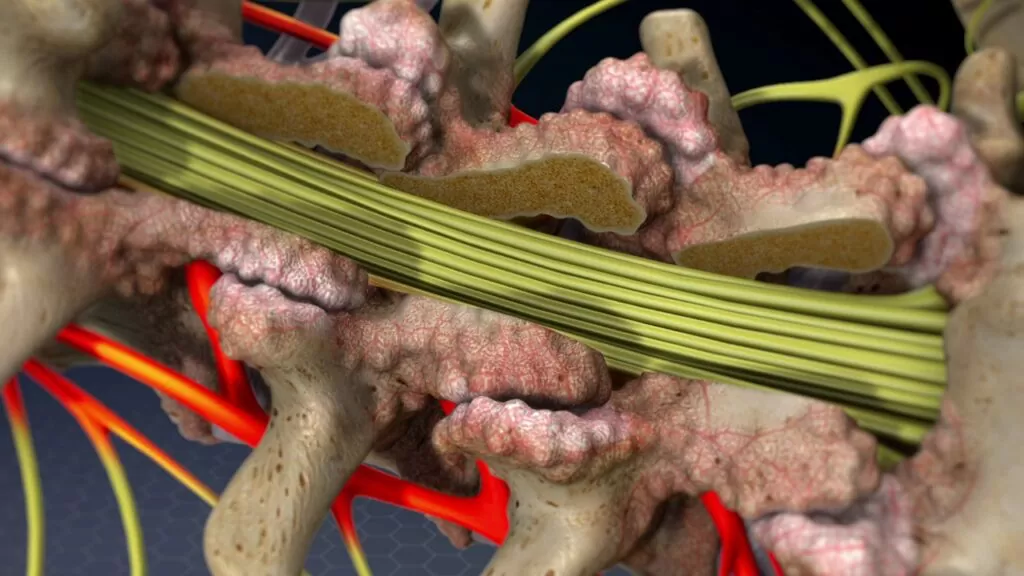
آمادگیهای قبل از جراحی لامینکتومی
برای انجام جراحی لامینکتومی، بیمار باید قبل از عمل آمادگیهای لازم را به دقت رعایت کند تا احتمال بروز خطرات کاهش یافته و روند بهبودی تسریع شود. ابتدا لازم است که بیمار با انجام آزمایشهای کامل و تصویربرداریهای دقیق، پزشک را از وضعیت جسمانی خود مطلع کند. همچنین اطلاعرسانی کامل درباره بیماریهای زمینهای و داروهایی که مصرف میکند، از اهمیت ویژهای برخوردار است. یکی دیگر از نکات مهم، ناشتا بودن بیمار به مدت ۸ تا ۱۰ ساعت قبل از جراحی است تا شرایط بیهوشی به بهترین شکل فراهم شود. در صورت وجود حساسیت به داروهای خاص، حتما باید به تیم پزشکی اطلاع داده شود. قبل از انتقال به اتاق عمل، بیمار باید لباس مخصوص اتاق عمل را بپوشد و همه لباسها و زیورآلات خود را از تن خارج کند؛ همچنین لازم است هیچ شی فلزی همراه نداشته باشد. علاوه بر این، برای جلوگیری از ناراحتیهای احتمالی حین جراحی، بیمار موظف است مثانه خود را تخلیه کند. معمولا پزشکان قبل از جراحی برای پیشگیری از عفونت، آنتیبیوتیک را از طریق سرم به بدن بیمار تزریق میکنند که این اقدام بخشی از پروتکلهای ایمنی جراحی است. رعایت دقیق این موارد به افزایش ایمنی و موفقیت عمل کمک بسیاری میکند.
در مورد تفاوت لامینکتومی و دیسککتومی کمر بیشتر بخوانید.
نحوه انجام جراحی لامینکتومی و انواع روشهای آن
جراحی لامینکتومی تحت بیهوشی عمومی انجام میشود و هدف اصلی آن کاهش فشار روی نخاع یا ریشههای عصبی است. پس از انتقال بیمار به اتاق عمل و بیهوش شدن، جراح با ایجاد یک برش کوچک در ناحیه پشت، دقیقا در محل آسیبدیده ستون فقرات، به عضلات اطراف دسترسی پیدا میکند و آنها را به آرامی کنار میزند تا مهرهها و لامینا قابل مشاهده شوند. سپس بخش یا بخشهایی از لامینا که باعث فشار بر نخاع یا اعصاب شدهاند، با دقت برداشته میشوند تا فضای کانال نخاعی افزایش یابد. اگر لازم باشد، دیسکهای بیرونزده یا بافتهای ضخیمشده نیز برداشته میشوند. در پایان جراحی، پوست با بخیه بسته میشود. جراحی لامینکتومی را میتوان به روشهای مختلف انجام داد که هر کدام مزایا و کاربردهای خاص خود را دارند:
- لامینکتومی باز (Open Laminectomy): این روش سنتی با برشهای نسبتا بزرگ انجام میشود و به جراح امکان میدهد بهطور مستقیم و کامل به مهرهها دسترسی داشته باشد.
- لامینکتومی میکروسکوپی (Minimally Invasive Laminectomy): در این روش، با برشهای کوچکتر و استفاده از ابزارهای پیشرفته مانند میکروسکوپ یا آندوسکوپ، آسیب به عضلات کاهش یافته، درد بعد از عمل کمتر است و روند بهبودی سریعتر اتفاق میافتد.
- لامینوتومی (Laminotomy): به جای برداشتن کامل لامینا، تنها قسمتی از آن برداشته میشود تا فضای بیشتری ایجاد شود؛ این روش محافظهکارانهتر است و آسیب کمتری به ساختارهای اطراف وارد میکند.
- لامینکتومی همراه با فیوژن ستون فقرات (Laminectomy with Spinal Fusion): در مواردی که برداشتن لامینا باعث کاهش پایداری ستون فقرات میشود، جراح همزمان عمل فیوژن را انجام میدهد تا مهرهها به صورت ثابت و پایدار در کنار هم قرار بگیرند.
بیشتر بخوانید: جراحی فیوژن ستون فقرات
مراقبتهای بعد از جراحی لامینکتومی
پس از انجام جراحی لامینکتومی، رعایت دقیق نکات مراقبتی اهمیت بالایی دارد تا روند بهبودی تسریع شده و عوارض احتمالی کاهش یابند. اولین نکته، مصرف منظم داروها طبق دستور پزشک است. همچنین باید از انجام فعالیتهایی که فشار زیادی به ستون فقرات وارد میکنند، خودداری کنید. به عنوان مثال، هنگام بلند شدن، نشستن و راه رفتن نباید به ستون فقرات فشار زیادی وارد کنید و از ایستادن یا نشستن طولانیمدت پرهیز کنید. همچنین توصیه میشود از کفشهای پاشنهبلند استفاده نکنید، روی تشک سفت بخوابید و تا حد امکان از پله استفاده نکنید. مراقبتهای بعد از عمل لامینکتومی، به کاهش درد و تورم کمک کرده و از عوارض بعد از عمل جلوگیری میکنند. در صورت بروز علائمی مانند تب بالا، درد شدید، تورم یا ترشح محل جراحی، سردرد شدید یا هر علامت غیرطبیعی دیگر، سریعا با پزشک خود تماس بگیرید تا اقدامات لازم انجام شود.
عوارض عمل لامینکتومی ستون فقرات
هر جراحی، از جمله لامینکتومی ستون فقرات، ممکن است با برخی عوارض همراه باشد؛ اما این موضوع به معنی وقوع قطعی آنها برای همه بیماران نیست. احتمال بروز عوارض به شرایط جسمانی، قدرت سیستم ایمنی و وضعیت کلی سلامت فرد بستگی دارند. افرادی که سیستم ایمنی ضعیفتر دارند یا مشکلات پزشکی زمینهای دارند، بیشتر در معرض این عوارض قرار میگیرند. در ادامه، مهمترین عوارض احتمالی این جراحی را بررسی میکنیم:
| عوارض | توضیحات |
| عفونت محل جراحی | یکی از عوارض شایع جراحی است که معمولا با مصرف آنتیبیوتیک درمان میشود. |
| خونریزی | خونریزی زیاد یا تجمع خون در محل جراحی |
| آسیب عصبی | این جراحی ممکن است منجر به ضعف عضلانی، بیحسی یا اختلال در عملکرد عصبی شود. |
| نشت مایع مغزی و نخاعی | پارگی غشای اطراف نخاع در حین جراحی که میتواند باعث سردرد و عفونت شود. |
| احتمال برگشت علائم | در بعضی از موارد، ممکن است درد یا علائم عصبی پس از جراحی کاهش نیابند یا پس از مدتی بازگردند. |
| درد | ایجاد درد در ناحیه عمل پس از جراحی |
| عوارض بیهوشی | شامل مشکلات تنفسی، واکنشهای آلرژیک یا عوارض قلبی که معمولا نادر هستند. |
کلام پایانی
جراحی لامینکتومی به عنوان یکی از روشهای موثر و پرکاربرد در درمان تنگی کانال نخاعی و سایر اختلالات ناشی از فشار بر نخاع و اعصاب، جایگاه ویژهای در میان جراحیهای تخصصی ستون فقرات، مغز و اعصاب پیدا کرده است. این روش، در بسیاری از بیماران باعث کاهش درد، بهبود عملکرد عصبی و ارتقای کیفیت زندگی شده، اما انجام آن نیازمند بررسیهای دقیق، تشخیص درست و رعایت اصول تکنیکی توسط پزشک متخصص است. اگر درگیر مشکلاتی در ستون فقرات هستید و گزینه جراحی مطرح شده، توصیه میشود قبل از هر تصمیمی با متخصصی باتجربه مشورت کنید. دکتر محمد صمدیان، از جمله جراحان برجسته در زمینه درمان اختلالات ستون فقرات، با تجربه بالا و دانش تخصصی خود، تاکنون موفق به انجام صدها عمل لامینکتومی با نتایج موفقیتآمیز شدهاند. برای دریافت مشاوره تخصصی میتوانید به نشانی: تهران، خیابان ولی عصر – سهراه توانیر- روبروی بیمارستان دی (دوم گاندی) ساختمان پزشکان آریا ،طبقه ۳، واحد ۸ مراجعه کنید و یا از طریق تماس با شماره ۰۲۱۸۸۶۵۴۲۰۸ اقدام نمایید.
سوالات متداول
دوران تقاهت جراحی لامینکتومی در هر بیمار با بیمار دیگر متفاوت است. اما معمولا یک ماه طول میکشد تا بیمار بتواند بهبودی کامل خود را به دست آورد.
بله این جراحی تحت بیهوشی عمومی انجام میشود و بیمار در حین جراحی دردی را احساس نمیکند.
معمولا تا چند ما بعد از جراحی لامینکتومی بهتر است ورزش سنگین انجام ندهید؛ اما انجام پیادهروی آرام مانعی ندارد.


دیدگاه کاربران